CÁC BIỆN PHÁP ĐIỀU TRỊ
XUẤT HUYẾT TIÊU HÓA DO GIÃN VỠ TM TQ
XUẤT HUYẾT TIÊU HÓA DO GIÃN VỠ TM TQ
1. Các biện pháp điều trị XHTH do dãn vỡ tĩnh mạch thực quản:
1.1-Xử trí khi BN nhập viện:
Công việc hồi sức ban đầu bao gồm:
- Truyền máu và các dung dịch thay thế máu, đảm bảo Hct ≥ 25%. Truyền huyết tương tươi đông lạnh để phục hồi trữ lượng bình thường của các yếu tố đông máu.
- Không nâng HA trở về giá trị bình thường vì sẽ làm tăng nguy cơ và mức độ chảy máu. Ở BN có HA bình thường trước khi bị xuất huyết tiêu hoá, hồi sức sao cho HAmax ≥ 100 mmHg là vừa.
- Ngăn ngừa các biến chứng nhiễm trùng với kháng sinh: việc sử dụng kháng sinh sớm ở BN vỡ dãn tĩnh mạch thực quản có thể làm giảm tỉ lệ tử vong.
Chẩn đoán nguồn gốc chảy máu bằng nội soi thực quản-dạ dày-tá tràng, để xác định vị trí chảy máu có thể có ở BN xơ gan tăng áp tĩnh mạch cửa (vỡ dãn tĩnh mạch thực quản, vỡ dãn tĩnh mạch phình vị, viêm dạ dày xuất huyết, loét dạ dày-tá tràng xuất huyết). Cần tiến hành nội soi sớm (trong vòng 12 giờ).
Cân nhắc đến việc đặt thông khí quản để bảo vệ đường hô hấp trước khi tiến hành nội soi cho những BN đã có sự sút giảm tri giác, đặc biệt những trường hợp dự trù can thiệp qua nội soi.
1.2-Các phương pháp cầm máu:
1.2.1-Cầm máu bằng thuốc co mạch tạng:
Các loại thuốc sau đây có thể được chỉ định với mục đích cầm máu trong vỡ dãn tĩnh mạch thực quản:
- Somatostatin: là một hormone nội sinh, có tác dụng co động mạch tạng, làm giảm lưu lượng máu tĩnh mạch cửa.
- Octreotide: là đồng phân tổng hợp của somatostatin.
- Vasopressin:
+ Là chất co mạch mạnh (mạch máu tạng và mạch máu toàn thân), có thể dẫn đến thiếu máu ruột hay tăng huyết áp, nhồi máu cơ tim.
+ Được chỉ định phối hợp với nitroglycerin để làm giảm nguy cơ xảy ra biến chứng tim mạch.
+ Terlipressin: đồng phân tổng hợp của vasopressin, có tác dụng sinh học dài hơn và tác dụng phụ ít hơn.
1.2.2-Cầm máu qua nội soi:
1.2.2.1-Cầm máu bằng chích xơ:
Các loại thuốc được sử dụng để chích xơ cầm máu vỡ dãn tĩnh mạch thực quản:
- Sodium morrhuat 5%
- Sodium tetradecyl sulfate 1-3%
- Ethanolamine oleate 5%
- Polidocanol
Liều cho mỗi lần chích: 1-2 mL. Liều tổng cộng 10-15 mL.
Hiệu quả cầm máu 80%. Hiệu quả đạt cao nhất khi cầm máu vỡ dãn tĩnh mạch thực quản. Đối với BN bị vỡ dãn tĩnh mạch phình vị, hiệu quả cầm máu của chích xơ không cao.
Sự kết hợp giữa cầm máu qua nội soi và thuốc co mạch tạng cho hiệu quả cầm máu trong 90% các trường hợp.
Các biến chứng và di chứng có thể xảy ra:
- Thủng thực quản
- Loét thực quản
- Hẹp thực quản
1.2.2.2-Cầm máu bằng thắt các búi tĩnh mạch thực quản:
Ngày nay, đây là phương pháp cầm máu được cân nhắc đến trước tiên.
Cầm máu bằng thắt các búi tĩnh mạch thực quản cho hiệu quả cầm máu tương đương chích xơ nhưng ít biến chứng hơn (không gây thủng hay hẹp thực quản).
Kỹ thuật: các búi dãn tĩnh mạch được “hút” vào một ống hình trụ gắn kèm theo ống nội soi . Một vòng thắt bằng cao su sau đó được bật ra và thắt quanh búi dãn tĩnh mạch. Sau khi bị thắt, các búi dãn tĩnh mạch trãi qua quá trình hoại tử, huyết khối và cuối cùng xơ hoá. Trong quá trình này, hiện tượng loét bề mặt có thể xảy ra, dẫn đến biến chảy máu, thường ở mức độ trung bình.
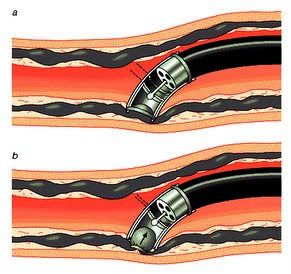
Cũng tương tự như trường hợp chích xơ, hiệu quả cầm máu của thắt các búi dãn tĩnh mạch phình vị không cao.
1.2.3-Cầm máu bằng tạo shunt cửa-chủ trong gan qua ngả tĩnh mạch cảnh (TIPS-transjugular intrahepatic portosystemic shunt):
Nguyên tắc của TIPS là tạo ra sự thông nối giữa tĩnh mạch gan và tĩnh mạch cửa bằng một nòng làm bằng lưới kim loại, qua đó giải áp tĩnh mạch cửa
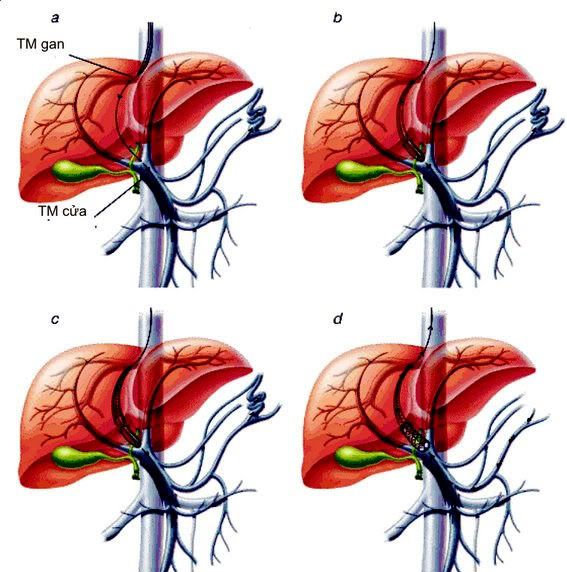
TIPS cho hiệu quả cầm máu 90% và tỉ lệ tử vong 10%. Đối với BN nặng, TIPS không làm tăng tỉ lệ tử vong.
Về mặt kỹ thuật, TIPS bao gồm các bước chính sau:
- Tê tại chỗ
- Mở tĩnh mạch cảnh trong
- Dưới sự hướng dẫn của siêu âm hay màn huỳnh quang:
+ Luồn thông đến tĩnh mạch trên gan (thường tĩnh mạch trên gan phải)
+ Đâm kim từ tĩnh mạch trên gan vào tĩnh mạch cửa trong nhu mô gan
+ Luồn dây dẫn. Rút kim
+ Nong rộng đường hầm quanh dây dẫn
+ Đặt nòng kim loại (loại có thể bung ra được).
Chỉ định của TIPS:
- Vỡ dãn tĩnh mạch thực quản hay phình vị, cầm máu bằng thuốc hay qua nội soi thất bại
- Chảy máu tái phát, cầm máu bằng thuốc hay qua nội soi thất bại
- Bụng báng nhiều, không đáp ứng với điều trị nội khoa
- Hội chứng Budd-Chiari
- Hội chứng gan thận
- Vỡ các dãn tĩnh mạch lạc chỗ
- BN có kèm theo tràn dịch màng phổi
- Bệnh lý ruột do mất protein do tăng áp tĩnh mạch cửa
Các nguyên nhân của sự thất bại của TIPS (BN vẫn tiếp tục bị tăng áp tĩnh mạch cửa) bao gồm:
- Liên quan đến nòng kim loại: nòng bị hẹp, bị co rút, bị huyết khối hay bị lệch chỗ…
- Suy tim phải, do dò động-tĩnh mạch
- Lách quá to
Biến chứng của TIPS:
- Suy gan, bệnh lý não (30%)
- Loạn nhịp tim
- Chảy máu, đặc biệt là chảy máu đường mật
- Tụ máu trong gan
- Tổn thương tĩnh mạch cửa ngoài gan
- Dò động mạch gan-tĩnh mạch cửa
- Dò tĩnh mạch cửa-đường mật
1.2.4-Cầm máu bằng phẫu thuật:
Có ba phương pháp điều trị tăng áp tĩnh mạch cửa bằng phẫu thuật: phẫu thuật tạo shunt, phẫu thuật triệt mạch và ghép gan, trong đó phẫu thuật triệt mạch và tạo shunt được chỉ định trong trường hợp cấp cứu với mục đích cầm máu.
1.2.4.1-Phẫu thuật tạo shunt giảm áp:
Mục đích của shunt giảm áp là tạo sự thông nối giữa hệ cửa và hệ chủ bằng phẫu thuật.
Có ba loại shunt cửa-chủ được thực hiện bằng phẫu thuật: shunt toàn phần (không chọn lọc), shunt bán phần và shunt chọn lọc.
Shunt cửa-chủ toàn phần:
- Shunt cửa-chủ toàn phần tạo ra sự thông nối với miệng nối đủ rộng (hơn 10 mm).
- Có hai loại shunt cửa-chủ toàn phần: shunt tận-bên (đường dò Eck) và bên-bên. Trong phẫu thuật tạo shunt cửa-chủ tận-bên, tĩnh mạch cửa, đoạn gần gan, được cắt ngang.
Đầu gan của tĩnh mạch cửa được khâu đóng, còn đầu tận được khâu nối với tĩnh mạch chủ dưới. Shunt cửa-chủ tận-bên giải áp tốt áp lực tĩnh mạch cửa ngoài gan nhưng vẫn duy trì áp lực cao trong xoang tĩnh mạch trung tâm, do đó sau phẫu thuật tình trạng báng bụng ít giảm.
Shunt cửa-chủ bên-bên chuyển lưu toàn bộ máu từ tĩnh mạch cửa vào tĩnh mạch chủ, do đó có tác dụng cầm máu và giảm báng bụng xuất sắc nhưng BN có nguy cơ bị suy gan cao hơn so với shunt cửa-chủ tận-bên.
- Nguy cơ đáng ngại nhất của shunt toàn phần là bệnh lý não. Sau phẫu thuật tạo shunt toàn phần, 40-50% BN sẽ có biểu hiện bệnh lý não.
- Ngày nay, các loại shunt cửa-chủ toàn phần ít khi được chỉ định, đặc biệt là shunt cửa-chủ bên-bên. Shunt cửa-chủ bên-bên đôi khi được chỉ định trong trường hợp vỡ dãn tĩnh mạch thực quản chảy máu ồ ạt và BN có báng bụng lượng nhiều, hay hội chứng Budd-Chiari cấp tính trên BN không có suy chức năng gan. Nếu BN chuẩn bị được ghép gan, giữa hai loại shunt toàn phần, shunt cửa-chủ bên bên được lựa chọn vì kỹ thuật thực hiện loại shunt này không cần phẫu tích rốn gan.
Shunt cửa-chủ bán phần:
- Dòng chảy tĩnh mạch cửa vẫn còn trong 80% BN, do đó nguy cơ suy gan và bệnh lý não thấp hơn shunt cửa-chủ toàn phần.
- Các loại shunt bán phần:
+ Dùng ống ghép (tự thân hay nhân tạo) nối tĩnh mạch cửa hay tĩnh mạch mạc treo tràng trên với tĩnh mạch chủ dưới, nối tĩnh mạch mạc treo tràng trên với tĩnh mạch thận.
+ Shunt lách (đầu gần)-thận
- Các loại shunt cửa-chủ bán phần không “đụng chạm” đến tĩnh mạch cửa được chỉ định khi BN được dự trù ghép gan.
Shunt chọn lọc:
- Giải áp có chọn lọc ở phần dãn tĩnh mạch phình vị và thực quản, trong khi vẫn duy trì áp lực cao trong phần còn lại của tĩnh mạch cửa.
- Đảm bảo được lưu lượng tĩnh mạch cửa qua gan, tránh nguy cơ suy gan.
- Phẫu thuật điển hình: tạo shunt lách (đầu xa)-thận.
+ Bóc tách, di động tĩnh mạch lách và tĩnh mạch thận trái
+ Cắt ngang tĩnh mạch lách, khâu buộc đầu gần
+ Cắm đầu xa tĩnh mạch lách vào tĩnh mạch thận trái
- Tỉ lệ bệnh lý não thấp (10-15%) nhưng sau mổ bụng sẽ báng nhiều hơn.

1.2.4.2-Phẫu thuật triệt mạch:
1.2.4.2.1-Cắt lách:
Lách là nguồn máu tĩnh mạch chính dẫn đến các búi dãn tĩnh mạch phình vị và thực quản. Tuy nhiên, hiếm khi BN được cắt lách đơn thuần. Lách thường được cắt kèm theo phẫu thuật Sugiura.
1.2.4.2.2-Phẫu thuật Sugiura:
Nội dung của phẫu thuật Sugiura:
- Triệt mạch toàn bộ bờ cong lớn dạ dày, từ môn vị đến tâm vị
- Triệt mạch 2/3 trên bờ cong nhỏ dạ dày
- Triệt mạch 7 cm cuối của thực quản (lên tới mức tĩnh mạch phổi dưới)
- Cắt ngang thực quản và nối lại
BN được phẫu thuật Sugiura có thể bị dãn tĩnh mạch tái phát do bàng hệ tái hình thành. Để giải quyết vấn đề này, một số phẫu thuật viên thực hiện phẫu thuật Sugiura cải biên.
Nội dung của phẫu thuật Sugiura cải biên tương tự như phẫu thuật Sugiura kinh điển, nhưng trong phẫu thuật Sugiura cải biên, cung tĩnh mạch vành vị được bảo tồn, nhằm duy trì thông nối tĩnh mạch cửa-tĩnh mạch đơn. Ngoài ra, phẫu thuật Sugiura cải biên còn cắt thần kinh X (chọn lọc) và mở rộng môn vị.
1.2.5-Cầm máu bằng ép các vỡ dãn tĩnh mạch bằng thông có bóng khí:
Đây là phương pháp cầm máu tạm thời, trước khi triển khai các phương pháp cầm máu khác.
Phương pháp này có hiệu quả cầm máu tức thời cao (90-95%). Nếu vẫn còn chảy máu sau khi đặt thông: hoặc là đặt không đúng kỹ thuật, hoặc là chảy máu từ một nguồn khác.
Có hai loại thông được sử dụng: thông Minesota và thông Sengstaken- Blakemore.
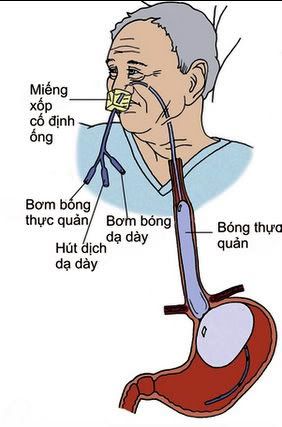
Thông Minnesota:
- Có 4 cổng: 1 cổng hút dạ dày, 2 cổng bơm bóng dạ dày và bóng thực quản, 1 cổng hút trên bóng thực quản.
- Kỹ thuật đặt:
+ Đặt qua đường miệng hay đường mũi
+ Kiểm tra chắc chắn đầu ống nằm trong dạ dày
+ Bơm bóng dạ dày 200 mL khí
+ Kéo ống cho đến khi gặp lực cản
+ Bơm bóng thực quản
+ Giữ ống ở vị trí cố định
Thông Sengstaken- Blakemore khác thông Minnesota ở chỗ không có cổng thứ tư để hút dịch ứ đọng ở phía trên bóng thực quản.
Thời gian lưu ống không được quá 6 giờ. Thời gian lưu ống quá dài có thể dẫn đến hoại tử thành thực quản.
Biến chứng:
- Loét dạ dày, loét thực quản
- Viêm phổi do hít
- Thủng thực quản
1.3-Thái độ điều trị xuất huyết tiêu hoá do vỡ dãn tĩnh mạch thực quản:
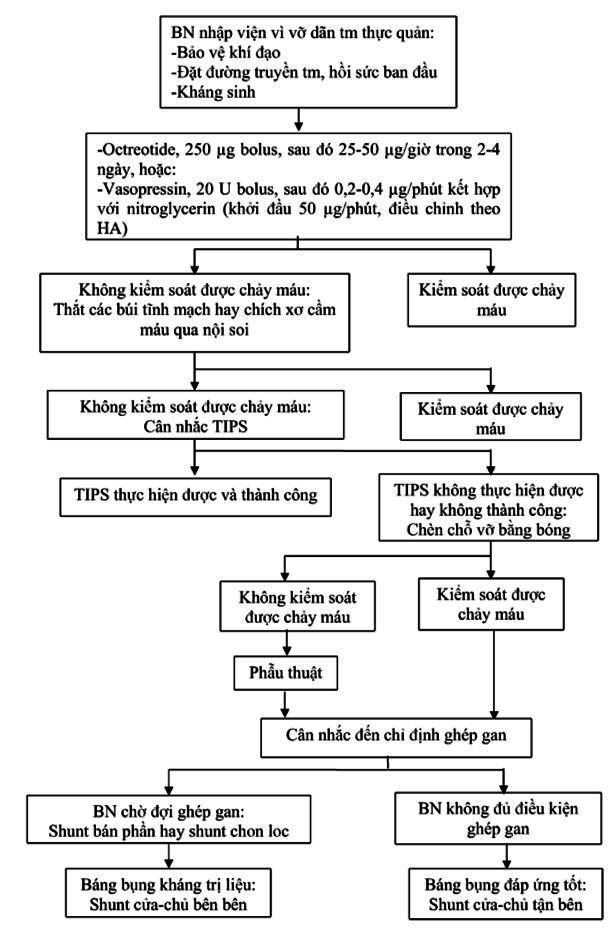
Chọn lựa hàng đầu là can thiệp qua nội soi kết hợp thuốc co mạch tạng.
Khi chọn lựa hàng đầu thất bại, cân nhắc TIPS.
Khi TIPS thất bại hay không thể thực hiện TIPS, cân nhắc phẫu thuật (triệt mạch hay tạo shunt cửa-chủ).
Ép các vỡ dãn tĩnh mạch bằng thông có bóng khí là phương pháp cầm máu tạm, được chỉ định khi máu đang chảy mà các phương tiện can thiệp nói trên thất bại hay chưa thể được triển khai.
1.4-Điều trị phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát:
40% các BN đã bị vỡ dãn tĩnh mạch thực quản sẽ bị chảy máu tái phát trong vòng 6 tuần, 80% trong vòng 2 năm.
Các phương pháp phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát sau đây có thể được cân nhắc đến: thắt các búi dãn tĩnh mạch, chích xơ, thuốc, phẫu thuật tạo shunt cửa-chủ hay TIPS và ghép gan.
Thắt các búi tĩnh mạch:
- Là phương pháp được lựa chọn trước tiên.
- Cần thực hiện 2-4 lần, các lần cách nhau 1-2 tuần cho đến khi nội soi kiểm tra không còn thấy các búi dãn t ĩnh mạch.
Chích xơ:
- Mỗi tuần một lần.
- Cần chích bổ xung 4-5 lần cho đến khi các búi dãn tĩnh mạch biến mất.
Propranolol (và nadolol) có tác dụng phòng ngừa chảy máu tái phát tương đương chích xơ, nhưng ít gây biến chứng hơn chích xơ.
Ghép gan là phương pháp điều trị ưu việt nhất vì có hai mục đích:
- Điều trị dứt điểm tăng áp tĩnh mạch cửa, vỡ dãn tĩnh mạch thực quản, bệnh lý não và báng bụng
- Phục hồi chức năng gan.
Thái độ chọn lựa các phương pháp phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát:
- Chọn lựa hàng đầu: thắt các búi tĩnh mạch, chích xơ, propranolol, thắt các búi tĩnh mạch kết hợp propranolol.
- Khi chọn lựa hàng đầu thất bại, cân nhắc đến các phương pháp can thiệp có tính cách xâm lấn hơn:
- Chức năng gan ở giai đoạn A (theo Child-Pugh): shunt cửa-chủ
- Chức năng gan ở giai đoạn B: shunt cửa-chủ hay TIPS
- Chức năng gan ở giai đoạn C: ghép gan
1.2-Điều trị phòng ngừa vỡ dãn tĩnh mạch thực quản:
1.2.1-Thuốc ức chế beta:
* Propranolol:
- Chất ức chế beta không chọn lọc (ức chế adrenoreceptor beta-1 trên cơ tim và adrenoreceptor dãn mạch trên mạch máu tạng, gây giảm cung lượng tim và giảm áp lực tĩnh mạch cửa.
- Liều: bắt đầu bằng 20 mg/12 giờ. Chỉnh liều để nhịp tim giảm 25% (hay còn 55 nhịp/phút). Liều thông dụng 40 mg x 2 /ngày.
- Tác dụng phụ phổ biến nhất là: đau nhẹ đầu, mất ngũ, khó thở khi gắng sức, co thắt phế quản, liệt dương, rối loạn ngôn ngữ…
- Chống chỉ định: bệnh hen, bệnh phổi tắc nghẽn mãn tính (COPD), block nhĩ thất, chứng đau cách hồi, bệnh tâm thần.
* Nadolol: ½ liều của propranolol, ngày 1 lần.
1.2.2-Thuốc dãn mạch:
* Isosorbide mononitrate: tác dụng giảm dần theo thời gian (do BN dung nạp).
ít khi được chỉ định như là một đơn trị liệu, ngay cả khi BN có chống chỉ định với propranolol.
1.2.3-Chích xơ:
Các nghiên cứu gần đây cho thấy rằng, chích xơ không làm giảm nguy cơ chảy máu ở BN tăng áp tĩnh mạch cửa có dãn tĩnh mạch thực quản.
1.2.4-Thắt các búi dãn tĩnh mạch thực quản:
Khác với chích xơ, thắt các búi dãn tĩnh mạch thực quản có thể làm giảm nguy cơ chảy máu ở BN tăng áp tĩnh mạch cửa có dãn tĩnh mạch thực quản.
Chỉ định: dãn tĩnh mạch thực quản độ III và BN có chống chỉ định dùng propranolol.
1.2.5-Phẫu thuật:
Không có chỉ định can thiệp phẫu thuật để phòng ngừa vỡ dãn tĩnh mạch thực quản nếu như các dãn tĩnh mạch này chưa hề có biến chứng vỡ.
Theo Dany4.info
1.1-Xử trí khi BN nhập viện:
Công việc hồi sức ban đầu bao gồm:
- Truyền máu và các dung dịch thay thế máu, đảm bảo Hct ≥ 25%. Truyền huyết tương tươi đông lạnh để phục hồi trữ lượng bình thường của các yếu tố đông máu.
- Không nâng HA trở về giá trị bình thường vì sẽ làm tăng nguy cơ và mức độ chảy máu. Ở BN có HA bình thường trước khi bị xuất huyết tiêu hoá, hồi sức sao cho HAmax ≥ 100 mmHg là vừa.
- Ngăn ngừa các biến chứng nhiễm trùng với kháng sinh: việc sử dụng kháng sinh sớm ở BN vỡ dãn tĩnh mạch thực quản có thể làm giảm tỉ lệ tử vong.
Chẩn đoán nguồn gốc chảy máu bằng nội soi thực quản-dạ dày-tá tràng, để xác định vị trí chảy máu có thể có ở BN xơ gan tăng áp tĩnh mạch cửa (vỡ dãn tĩnh mạch thực quản, vỡ dãn tĩnh mạch phình vị, viêm dạ dày xuất huyết, loét dạ dày-tá tràng xuất huyết). Cần tiến hành nội soi sớm (trong vòng 12 giờ).
Cân nhắc đến việc đặt thông khí quản để bảo vệ đường hô hấp trước khi tiến hành nội soi cho những BN đã có sự sút giảm tri giác, đặc biệt những trường hợp dự trù can thiệp qua nội soi.
1.2-Các phương pháp cầm máu:
1.2.1-Cầm máu bằng thuốc co mạch tạng:
Các loại thuốc sau đây có thể được chỉ định với mục đích cầm máu trong vỡ dãn tĩnh mạch thực quản:
- Somatostatin: là một hormone nội sinh, có tác dụng co động mạch tạng, làm giảm lưu lượng máu tĩnh mạch cửa.
- Octreotide: là đồng phân tổng hợp của somatostatin.
- Vasopressin:
+ Là chất co mạch mạnh (mạch máu tạng và mạch máu toàn thân), có thể dẫn đến thiếu máu ruột hay tăng huyết áp, nhồi máu cơ tim.
+ Được chỉ định phối hợp với nitroglycerin để làm giảm nguy cơ xảy ra biến chứng tim mạch.
+ Terlipressin: đồng phân tổng hợp của vasopressin, có tác dụng sinh học dài hơn và tác dụng phụ ít hơn.
1.2.2-Cầm máu qua nội soi:
1.2.2.1-Cầm máu bằng chích xơ:
Các loại thuốc được sử dụng để chích xơ cầm máu vỡ dãn tĩnh mạch thực quản:
- Sodium morrhuat 5%
- Sodium tetradecyl sulfate 1-3%
- Ethanolamine oleate 5%
- Polidocanol
Liều cho mỗi lần chích: 1-2 mL. Liều tổng cộng 10-15 mL.
Hiệu quả cầm máu 80%. Hiệu quả đạt cao nhất khi cầm máu vỡ dãn tĩnh mạch thực quản. Đối với BN bị vỡ dãn tĩnh mạch phình vị, hiệu quả cầm máu của chích xơ không cao.
Sự kết hợp giữa cầm máu qua nội soi và thuốc co mạch tạng cho hiệu quả cầm máu trong 90% các trường hợp.
Các biến chứng và di chứng có thể xảy ra:
- Thủng thực quản
- Loét thực quản
- Hẹp thực quản
1.2.2.2-Cầm máu bằng thắt các búi tĩnh mạch thực quản:
Ngày nay, đây là phương pháp cầm máu được cân nhắc đến trước tiên.
Cầm máu bằng thắt các búi tĩnh mạch thực quản cho hiệu quả cầm máu tương đương chích xơ nhưng ít biến chứng hơn (không gây thủng hay hẹp thực quản).
Kỹ thuật: các búi dãn tĩnh mạch được “hút” vào một ống hình trụ gắn kèm theo ống nội soi . Một vòng thắt bằng cao su sau đó được bật ra và thắt quanh búi dãn tĩnh mạch. Sau khi bị thắt, các búi dãn tĩnh mạch trãi qua quá trình hoại tử, huyết khối và cuối cùng xơ hoá. Trong quá trình này, hiện tượng loét bề mặt có thể xảy ra, dẫn đến biến chảy máu, thường ở mức độ trung bình.

Thắt các búi dãn tĩnh mạch qua nội soi
Cũng tương tự như trường hợp chích xơ, hiệu quả cầm máu của thắt các búi dãn tĩnh mạch phình vị không cao.
1.2.3-Cầm máu bằng tạo shunt cửa-chủ trong gan qua ngả tĩnh mạch cảnh (TIPS-transjugular intrahepatic portosystemic shunt):
Nguyên tắc của TIPS là tạo ra sự thông nối giữa tĩnh mạch gan và tĩnh mạch cửa bằng một nòng làm bằng lưới kim loại, qua đó giải áp tĩnh mạch cửa

Tạo shunt cửa-chủ trong gan qua ngả tĩnh mạch cảnh
TIPS cho hiệu quả cầm máu 90% và tỉ lệ tử vong 10%. Đối với BN nặng, TIPS không làm tăng tỉ lệ tử vong.
Về mặt kỹ thuật, TIPS bao gồm các bước chính sau:
- Tê tại chỗ
- Mở tĩnh mạch cảnh trong
- Dưới sự hướng dẫn của siêu âm hay màn huỳnh quang:
+ Luồn thông đến tĩnh mạch trên gan (thường tĩnh mạch trên gan phải)
+ Đâm kim từ tĩnh mạch trên gan vào tĩnh mạch cửa trong nhu mô gan
+ Luồn dây dẫn. Rút kim
+ Nong rộng đường hầm quanh dây dẫn
+ Đặt nòng kim loại (loại có thể bung ra được).
Chỉ định của TIPS:
- Vỡ dãn tĩnh mạch thực quản hay phình vị, cầm máu bằng thuốc hay qua nội soi thất bại
- Chảy máu tái phát, cầm máu bằng thuốc hay qua nội soi thất bại
- Bụng báng nhiều, không đáp ứng với điều trị nội khoa
- Hội chứng Budd-Chiari
- Hội chứng gan thận
- Vỡ các dãn tĩnh mạch lạc chỗ
- BN có kèm theo tràn dịch màng phổi
- Bệnh lý ruột do mất protein do tăng áp tĩnh mạch cửa
Các nguyên nhân của sự thất bại của TIPS (BN vẫn tiếp tục bị tăng áp tĩnh mạch cửa) bao gồm:
- Liên quan đến nòng kim loại: nòng bị hẹp, bị co rút, bị huyết khối hay bị lệch chỗ…
- Suy tim phải, do dò động-tĩnh mạch
- Lách quá to
Biến chứng của TIPS:
- Suy gan, bệnh lý não (30%)
- Loạn nhịp tim
- Chảy máu, đặc biệt là chảy máu đường mật
- Tụ máu trong gan
- Tổn thương tĩnh mạch cửa ngoài gan
- Dò động mạch gan-tĩnh mạch cửa
- Dò tĩnh mạch cửa-đường mật
1.2.4-Cầm máu bằng phẫu thuật:
Có ba phương pháp điều trị tăng áp tĩnh mạch cửa bằng phẫu thuật: phẫu thuật tạo shunt, phẫu thuật triệt mạch và ghép gan, trong đó phẫu thuật triệt mạch và tạo shunt được chỉ định trong trường hợp cấp cứu với mục đích cầm máu.
1.2.4.1-Phẫu thuật tạo shunt giảm áp:
Mục đích của shunt giảm áp là tạo sự thông nối giữa hệ cửa và hệ chủ bằng phẫu thuật.
Có ba loại shunt cửa-chủ được thực hiện bằng phẫu thuật: shunt toàn phần (không chọn lọc), shunt bán phần và shunt chọn lọc.
Shunt cửa-chủ toàn phần:
- Shunt cửa-chủ toàn phần tạo ra sự thông nối với miệng nối đủ rộng (hơn 10 mm).
- Có hai loại shunt cửa-chủ toàn phần: shunt tận-bên (đường dò Eck) và bên-bên. Trong phẫu thuật tạo shunt cửa-chủ tận-bên, tĩnh mạch cửa, đoạn gần gan, được cắt ngang.
Đầu gan của tĩnh mạch cửa được khâu đóng, còn đầu tận được khâu nối với tĩnh mạch chủ dưới. Shunt cửa-chủ tận-bên giải áp tốt áp lực tĩnh mạch cửa ngoài gan nhưng vẫn duy trì áp lực cao trong xoang tĩnh mạch trung tâm, do đó sau phẫu thuật tình trạng báng bụng ít giảm.
Shunt cửa-chủ bên-bên chuyển lưu toàn bộ máu từ tĩnh mạch cửa vào tĩnh mạch chủ, do đó có tác dụng cầm máu và giảm báng bụng xuất sắc nhưng BN có nguy cơ bị suy gan cao hơn so với shunt cửa-chủ tận-bên.
- Nguy cơ đáng ngại nhất của shunt toàn phần là bệnh lý não. Sau phẫu thuật tạo shunt toàn phần, 40-50% BN sẽ có biểu hiện bệnh lý não.
- Ngày nay, các loại shunt cửa-chủ toàn phần ít khi được chỉ định, đặc biệt là shunt cửa-chủ bên-bên. Shunt cửa-chủ bên-bên đôi khi được chỉ định trong trường hợp vỡ dãn tĩnh mạch thực quản chảy máu ồ ạt và BN có báng bụng lượng nhiều, hay hội chứng Budd-Chiari cấp tính trên BN không có suy chức năng gan. Nếu BN chuẩn bị được ghép gan, giữa hai loại shunt toàn phần, shunt cửa-chủ bên bên được lựa chọn vì kỹ thuật thực hiện loại shunt này không cần phẫu tích rốn gan.
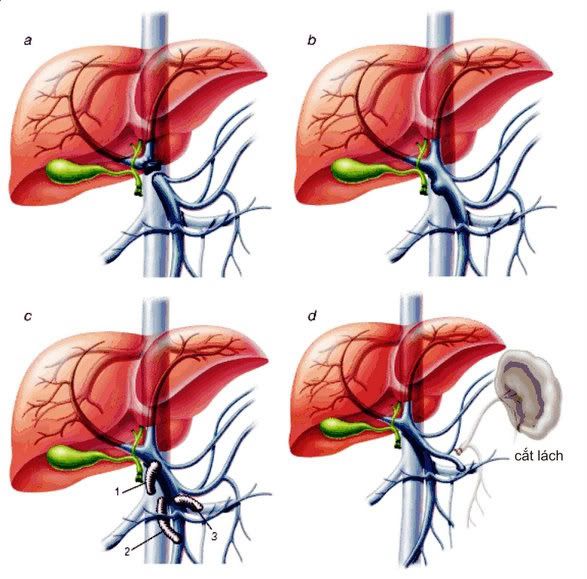
Shunt cửa-chủ bán phần:

Các loại shunt giảm áp trong điều trị tăng áp tĩnh mạch cửa bằng phẫu thuật: a-Shunt cửa-chủ tận-bên (shunt toàn phần), b-Shunt cửa-chủ bên-bên (shunt toàn phần), c-Shunt dùng ống ghép (shunt bán phần): 1-Shunt cửa-chủ, 2-Shunt mạc treo-chủ, 3-Shunt mạc treo-thận, d-Shunt lách (đầu gần)-thận (shunt bán phần).
- Dòng chảy tĩnh mạch cửa vẫn còn trong 80% BN, do đó nguy cơ suy gan và bệnh lý não thấp hơn shunt cửa-chủ toàn phần.
- Các loại shunt bán phần:
+ Dùng ống ghép (tự thân hay nhân tạo) nối tĩnh mạch cửa hay tĩnh mạch mạc treo tràng trên với tĩnh mạch chủ dưới, nối tĩnh mạch mạc treo tràng trên với tĩnh mạch thận.
+ Shunt lách (đầu gần)-thận
- Các loại shunt cửa-chủ bán phần không “đụng chạm” đến tĩnh mạch cửa được chỉ định khi BN được dự trù ghép gan.
Shunt chọn lọc:
- Giải áp có chọn lọc ở phần dãn tĩnh mạch phình vị và thực quản, trong khi vẫn duy trì áp lực cao trong phần còn lại của tĩnh mạch cửa.
- Đảm bảo được lưu lượng tĩnh mạch cửa qua gan, tránh nguy cơ suy gan.
- Phẫu thuật điển hình: tạo shunt lách (đầu xa)-thận.
+ Bóc tách, di động tĩnh mạch lách và tĩnh mạch thận trái
+ Cắt ngang tĩnh mạch lách, khâu buộc đầu gần
+ Cắm đầu xa tĩnh mạch lách vào tĩnh mạch thận trái
- Tỉ lệ bệnh lý não thấp (10-15%) nhưng sau mổ bụng sẽ báng nhiều hơn.

Shunt lách (đầu xa)-thận (shunt chọn lọc)
1.2.4.2-Phẫu thuật triệt mạch:
1.2.4.2.1-Cắt lách:
Lách là nguồn máu tĩnh mạch chính dẫn đến các búi dãn tĩnh mạch phình vị và thực quản. Tuy nhiên, hiếm khi BN được cắt lách đơn thuần. Lách thường được cắt kèm theo phẫu thuật Sugiura.
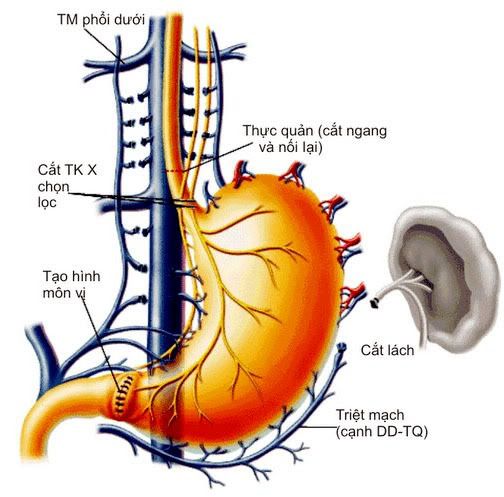
1.2.4.2.2-Phẫu thuật Sugiura:
Nội dung của phẫu thuật Sugiura:
- Triệt mạch toàn bộ bờ cong lớn dạ dày, từ môn vị đến tâm vị
- Triệt mạch 2/3 trên bờ cong nhỏ dạ dày
- Triệt mạch 7 cm cuối của thực quản (lên tới mức tĩnh mạch phổi dưới)
- Cắt ngang thực quản và nối lại
BN được phẫu thuật Sugiura có thể bị dãn tĩnh mạch tái phát do bàng hệ tái hình thành. Để giải quyết vấn đề này, một số phẫu thuật viên thực hiện phẫu thuật Sugiura cải biên.
Nội dung của phẫu thuật Sugiura cải biên tương tự như phẫu thuật Sugiura kinh điển, nhưng trong phẫu thuật Sugiura cải biên, cung tĩnh mạch vành vị được bảo tồn, nhằm duy trì thông nối tĩnh mạch cửa-tĩnh mạch đơn. Ngoài ra, phẫu thuật Sugiura cải biên còn cắt thần kinh X (chọn lọc) và mở rộng môn vị.

Phẫu thuật Sugiura cải biên
1.2.5-Cầm máu bằng ép các vỡ dãn tĩnh mạch bằng thông có bóng khí:
Đây là phương pháp cầm máu tạm thời, trước khi triển khai các phương pháp cầm máu khác.
Phương pháp này có hiệu quả cầm máu tức thời cao (90-95%). Nếu vẫn còn chảy máu sau khi đặt thông: hoặc là đặt không đúng kỹ thuật, hoặc là chảy máu từ một nguồn khác.
Có hai loại thông được sử dụng: thông Minesota và thông Sengstaken- Blakemore.

Hình 6- Các loại thông được sử dụng để cầm máu vỡ dãn tĩnh mạch thực quản: thông Sengstaken-Blakemore (A), thông Minesota (B)
Thông Minnesota:
- Có 4 cổng: 1 cổng hút dạ dày, 2 cổng bơm bóng dạ dày và bóng thực quản, 1 cổng hút trên bóng thực quản.
- Kỹ thuật đặt:
+ Đặt qua đường miệng hay đường mũi
+ Kiểm tra chắc chắn đầu ống nằm trong dạ dày
+ Bơm bóng dạ dày 200 mL khí
+ Kéo ống cho đến khi gặp lực cản
+ Bơm bóng thực quản
+ Giữ ống ở vị trí cố định
Thông Sengstaken- Blakemore khác thông Minnesota ở chỗ không có cổng thứ tư để hút dịch ứ đọng ở phía trên bóng thực quản.
Thời gian lưu ống không được quá 6 giờ. Thời gian lưu ống quá dài có thể dẫn đến hoại tử thành thực quản.
Biến chứng:
- Loét dạ dày, loét thực quản
- Viêm phổi do hít
- Thủng thực quản
1.3-Thái độ điều trị xuất huyết tiêu hoá do vỡ dãn tĩnh mạch thực quản:

Phác đồ xử trí vỡ dãn tĩnh mạch thực quản
Chọn lựa hàng đầu là can thiệp qua nội soi kết hợp thuốc co mạch tạng.
Khi chọn lựa hàng đầu thất bại, cân nhắc TIPS.
Khi TIPS thất bại hay không thể thực hiện TIPS, cân nhắc phẫu thuật (triệt mạch hay tạo shunt cửa-chủ).
Ép các vỡ dãn tĩnh mạch bằng thông có bóng khí là phương pháp cầm máu tạm, được chỉ định khi máu đang chảy mà các phương tiện can thiệp nói trên thất bại hay chưa thể được triển khai.
1.4-Điều trị phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát:
40% các BN đã bị vỡ dãn tĩnh mạch thực quản sẽ bị chảy máu tái phát trong vòng 6 tuần, 80% trong vòng 2 năm.
Các phương pháp phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát sau đây có thể được cân nhắc đến: thắt các búi dãn tĩnh mạch, chích xơ, thuốc, phẫu thuật tạo shunt cửa-chủ hay TIPS và ghép gan.
Thắt các búi tĩnh mạch:
- Là phương pháp được lựa chọn trước tiên.
- Cần thực hiện 2-4 lần, các lần cách nhau 1-2 tuần cho đến khi nội soi kiểm tra không còn thấy các búi dãn t ĩnh mạch.
Chích xơ:
- Mỗi tuần một lần.
- Cần chích bổ xung 4-5 lần cho đến khi các búi dãn tĩnh mạch biến mất.
Propranolol (và nadolol) có tác dụng phòng ngừa chảy máu tái phát tương đương chích xơ, nhưng ít gây biến chứng hơn chích xơ.
Ghép gan là phương pháp điều trị ưu việt nhất vì có hai mục đích:
- Điều trị dứt điểm tăng áp tĩnh mạch cửa, vỡ dãn tĩnh mạch thực quản, bệnh lý não và báng bụng
- Phục hồi chức năng gan.
Thái độ chọn lựa các phương pháp phòng ngừa vỡ dãn tĩnh mạch thực quản tái phát:
- Chọn lựa hàng đầu: thắt các búi tĩnh mạch, chích xơ, propranolol, thắt các búi tĩnh mạch kết hợp propranolol.
- Khi chọn lựa hàng đầu thất bại, cân nhắc đến các phương pháp can thiệp có tính cách xâm lấn hơn:
- Chức năng gan ở giai đoạn A (theo Child-Pugh): shunt cửa-chủ
- Chức năng gan ở giai đoạn B: shunt cửa-chủ hay TIPS
- Chức năng gan ở giai đoạn C: ghép gan
1.2-Điều trị phòng ngừa vỡ dãn tĩnh mạch thực quản:
1.2.1-Thuốc ức chế beta:
* Propranolol:
- Chất ức chế beta không chọn lọc (ức chế adrenoreceptor beta-1 trên cơ tim và adrenoreceptor dãn mạch trên mạch máu tạng, gây giảm cung lượng tim và giảm áp lực tĩnh mạch cửa.
- Liều: bắt đầu bằng 20 mg/12 giờ. Chỉnh liều để nhịp tim giảm 25% (hay còn 55 nhịp/phút). Liều thông dụng 40 mg x 2 /ngày.
- Tác dụng phụ phổ biến nhất là: đau nhẹ đầu, mất ngũ, khó thở khi gắng sức, co thắt phế quản, liệt dương, rối loạn ngôn ngữ…
- Chống chỉ định: bệnh hen, bệnh phổi tắc nghẽn mãn tính (COPD), block nhĩ thất, chứng đau cách hồi, bệnh tâm thần.
* Nadolol: ½ liều của propranolol, ngày 1 lần.
1.2.2-Thuốc dãn mạch:
* Isosorbide mononitrate: tác dụng giảm dần theo thời gian (do BN dung nạp).
ít khi được chỉ định như là một đơn trị liệu, ngay cả khi BN có chống chỉ định với propranolol.
1.2.3-Chích xơ:
Các nghiên cứu gần đây cho thấy rằng, chích xơ không làm giảm nguy cơ chảy máu ở BN tăng áp tĩnh mạch cửa có dãn tĩnh mạch thực quản.
1.2.4-Thắt các búi dãn tĩnh mạch thực quản:
Khác với chích xơ, thắt các búi dãn tĩnh mạch thực quản có thể làm giảm nguy cơ chảy máu ở BN tăng áp tĩnh mạch cửa có dãn tĩnh mạch thực quản.
Chỉ định: dãn tĩnh mạch thực quản độ III và BN có chống chỉ định dùng propranolol.
1.2.5-Phẫu thuật:
Không có chỉ định can thiệp phẫu thuật để phòng ngừa vỡ dãn tĩnh mạch thực quản nếu như các dãn tĩnh mạch này chưa hề có biến chứng vỡ.
Theo Dany4.info




Đăng nhận xét